
کلینیک جامع آموزش پزشکی
همچنین می توانید کانال ما در تلگرام را دنبال کنید با عنوان: نکات مهم سلامتی t.me/public_health
کلینیک جامع آموزش پزشکی
همچنین می توانید کانال ما در تلگرام را دنبال کنید با عنوان: نکات مهم سلامتی t.me/public_healthچند پیام کلیدی برای جلوگیری از سوء تغذیه کودکان

زمانی که خانوادهها غذای کافی دراختیار نداشته باشند شرایط ابتلا به انواع بیماریهای رایج نیز وجود دارد که کودکان بیشترین آسیبپذیری را در مقابل سوء تغذیه پیدا میکنند. هنگامی که کودکان بیمار میشوند، انرژی و مواد معدنی را زودتر از دست میدهند که همین امر زندگی آنان را در خطر بیشتری نسبت به بزرگسالان قرار میدهد. هنگامی که بدن به اندازه کافی کالری، پروتئین، کربوهیدرات، چربی، ویتامینها، مواد معدنی و دیگر مواد مغذی لازم برای سلامتی اندامها و بافتها را دریافت نکند، سوء تغذیه تشدید خواهد شد.بنابراین برای جلوگیری از سوء تغذیه و اصلاح الگوی غذایی کودکان، توجه به چند پیام لازم و ضروری است که می تواند مفید باشد.
۱- یک کودک سالم بایستی به سرعت رشد کرده و وزن کسب کند. برای تحقق رشد، از زمان تولد تا دو سالگی، وزن کودک بایستی به طور مرتب افزایش یابد. اگر افزایش مرتب وزن کودک مشاهده نشد و والدین و دیگر مراقبان رشد را در کودک احساس نکردند، قطعاً مشکلی وجود دارد و کودک را بایستی به پزشک تغذیه ارجاع داد.
۲- شیر مادر یگانه غذایی است که کودک در ۶ ماه نخست به آن نیاز دارد. برای اطمینان از رشد و تکامل کودک، پس از شش ماهگی علاوه بر شیر مادر، غذاهای متنوعی نیز باید در رژیم غذایی کودک قرار بگیرد.
۳- در ۶ تا ۸ ماهگی، کودک بسته به اشتها نیازمند ۲ تا ۳ وعده غذایی (علاوه بر شیر مادر) است که از آغاز ۹ ماهگی این میزان باید به ۳ تا ۴ وعده غذایی (شاملمکملهای غذایی مانند میوهها و آجیل و نان) افزایش یابد. مصرف مواد غذایی کودکان در ابتدا به صورت کم، اما همزمان با افزایش رشد؛ مقدار و تنوع آن باید افزایش یابد.
۴- زمان غذا خوردن کودک، دوره یادگیری، عشق و اثر متقابل است که رشد و تکامل جسمی، اجتماعی و احساسی کودک را ارتقا میدهد. والدین یا پرستاران کودک بایستی در طول غذا دادن با کودک صحبت کنند.
۵- کودکان به ویتامین A جهت مقاومت در برابر بیماری، محافظت چشمها و کاهش خطر مرگ نیاز دارند. ویتامین A به وفور در بسیاری از میوهها و سبزیجات، روغن قرمز نخل، تخم مرغ، محصولات لبنی، جگر، ماهی، گوشت، غذاهای غنی شده و شیر مادر وجود دارد. در مناطقی که کمبود ویتامین A شایع است، مکملهای دوز بالای ویتامین A در دورههای چهار تا شش ماه در سن ۶ ماه تا ۵ سالگی میتواند مصرف شود.
۶- کودکان به غذاهای غنی از آهن برای حفاظت جسمی و تواناییهای ذهنی و نیز جلوگیری از کم خونی نیاز دارند. مهمترین منابع آهن شامل منابع حیوانی چون جگر و (به مقدار کمتر) گوشت و ماهی است. دیگر منابع نیز غذاهای غنی شده با آهن و مکملهای آهن است.
۷- ید برای تکامل مغز کودک در رژیم غذایی زنان حامله و کودکان خردسال نقش مهم و ضروری دارد. استفاده از نمک یددار به جای نمکهای معمولی، میتواند سطح ید بالاتر از حد نیاز زنان حامله و فرزندانشان را تامین کند.
۸- هنگامی که مصرف غذا و آب در کودکان افزایش مییابد، خطر اسهال به طور قابل ملاحظهای فزونی مییابد. غذاهای آلوده به میکروب عامل اصلی اسهال و دیگر بیماریهای مرتبط است که سبب از دست دادن مواد مغذی و انرژی مورد نیاز برای رشد و تکامل کودک خواهد شد. بهداشت مناسب، وجودآب سالم و مدیریت صحیح، آمادهسازی و ذخیره غذا برای جلوگیری از بیماریها حیاتی است.
۹- در طول یک بیماری، کودکان به مایعات بیشتر و تشویق برای خوردن وعدههای معمول نیازمندند. همچنین کودکان شیرخوار طی بیماری بایستی شیر مادر بیشتری مصرف کنند. پس از یک دوره بیماری نیز کودکان نیاز به دریافت مواد غذایی بیشتر از حد معمول برای جبران کردن انرژی و مواد غذایی از دست رفته دارند.
۱۰- کودکان بسیار چاق و بسیار لاغر نیازمند توجه پزشکی بیشتر هستند. آنها باید به صورت مداوم تحت نظر پزشک سلامت یا مراکز درمانی برای ارزیابی و درمان باشند.
کمبود مواد غذایی تنها یکی از عوامل سوء تغذیه در جوامع امروزی است. متاسفانه عدم آگاهی سبب شیوع گسترده سوء تغذیه در اقصا نقاط دنیا حتی در کشورهای مرفه شده است. کشور ایران نیز از این قاعده مستثنی نیست.
برخورد صحیح در برابر لجبازی کودک

در برخورد با لجبازی کودکان باید به شرایط سنی و سلامت آنان توجه کرد، تا زمانی که رفتار لجبازی در کودکان بیش از حد و آسیب زا نباشد، رفتاری کاملا طبیعی است و در صورتی که لجبازی همراه با رفتارهای شدید و طولانی از قبیل فریادها و گریههایی که به کبودی لب منتهی شوند و یا همراه با کتک زدن باشند باید با مراجعه به روانپزشک اقدامات ضروری انجام گیرد.
در
برخورد با لجبازیهایی که حالت طبیعی دارند نیز باید به چند نکته توجه کرد
تا به طور کاملاً صحیحی این رفتار منفی کودک مهار شود.اولین نکته حفظ آرامش
است یعنی به هی وجه در برخورد با کودک لجبازی حساسیت و عصبانیت نشان داده
نشود زیرا باعث تشدید لجبازی و آموزش غلط به کودک میشود و نکته دوم اینکه
باید در این برخوردها، ثابت قدم بود و در واقع در مقابل خواسته نابجای
کودک نباید کوتاه آمد.
در اینگونه برخوردها تعادل و نظم و قانون
روشنی در مقابل کودکان باید داشت، نباید رفتار پدر یا مادر و یا اطرافیان
با این لجبازیها متفاوت باشد تا کودک گیج نشود و به روشنی بیابد که لجبازی
کردن هیچ موفقیت و نتیجهٔ لذت بخشی را برایش به همراه ندارد تا از ادامه و
تکرار این رفتار منصرف شود. در صورت ادامه لجبازی باید واکنش خاموش (عدم
برخورد واکنشهای کلامی و غیر کلامی و...) را در پیش گرفت،گاهی نیز
لجبازیهای کودکان نشانهٔ عدم رفع نیازهای طبیعیشان (تشنگی، گشنگی و...) و
یا قرار گرفتن در شرایط سخت است که باید فوراً اقدام به رفع این نیازها و
دشواریهای کودک کرد.
![]()
![]()
![]()
![]()
![]()
![]()
![]()
شیر مادر بهترین و کاملترین غذا

• مزایای شیر مادر برای کودک
1- غذای کامل برای نوزاد
• شیر مادر از تولد تا 6 ماهگی به تنهایی تمام نیازهای غذایی شیر خوار را تامین مینماید به طوری که دارای آب کافی است و نیاز به دادن آب یا آب قند در 6 ماه اول و قبل از شروع غذای کمکی حتی در مناطق بسیار گرم و خشک نیست و در این مناطق باید وعدههای شیردهی را افزایش داد.
• به علت سهلالهضم و مغذی بودن، در دوران بیماری کودک بهترین غذاست و درضمن اشتهای کودک نسبت به آن تغییر نمیکند.
• دارای سدیم و پروتئین کافی است که به کلیههای نارس کودک صدمهای وارد نمیکند.
• شیر مادر در سال دوم زندگی تا یک سوم انرژی و مواد مغذی کودک را تامین میکند پس بهتر است همراه با غذای خانواده استفاده شود.
• بدلیل وجود لاکتوفرین و اسیدیته بیشتر شیرمادر، جذب آهن آن بهتر صورت میگیرد.
• کلیسم شیر مادر به سبب متناسب بودن نسبت کلسیم و فسفر بهتر جذب میشود و کمبود کلسیم در این کودکان کمتر گزارش شده است.
2- تمیز و ایمن زاست
• شیر مادر تمیز، با درجه حرارت مناسب و عاری از آلودگی و در دسترس است.
• آغوز (کلستروم یا ماک) شیر روزهای اول، زرد رنگ، غلیظ، مغذی و حاوی مواد مفید و ارزنده به عنوان مهمترین منبع ایمنسازی برای کودک بر ضد بیماریهای عفونی است.
• سلولهای زنده و عوامل مختلف ضد میکروبی شیر مادر خصوصاً آغوز میتوانند باکتریها، ویروسها و انگلها را از بین برده و احتمال ابتلای شیر خوار را به بسیاری از عفونتها (گوارشی، تنفسی و گوش میانی) را کاهش میدهد.
3- محافظت در مقابل ایجاد آلرژی
• ابتلا به آسم، اگزما و انواع آلرژی در شیر خوارانی که از شیر مادر تغذیه میکنند کمتر است.
• یافتههای چندین مطالعه نشان میدهد که شیر دادن به مدت 6 ماه و یا بیشتر احتمال بروز حساسیت تنفسی یا غذایی را کاهش میدهد و نوزادان نارسی که در خانوادهای با سابقه آلرژی به دنیا میآیند در صورت تغذیه با شیر مادر کمتر به اگزما مبتلا میشوند. همچنین تغذیه انحصاری با شیر مادر در 4 ماه اول احتمال ابتلا به آسم را تا سنین 6 سالگی کاهش میدهد.
4- محافظت در مقابل مشکلات گوارشی
• دل دردهای قولنجی،جمع شدن گاز و استفراغ و حساسیت نسبت به پروتئین در این شیر خواران کمتر است.
• اسهال در شیر خواران به مراتب کمتر و نیز به سبب نوع مدفوع، سوختگی ناحیه تناسلی و باسن کمتر است.
• توصیه میشود به کودکان نارس که قادر به مکیدن نمیباشند شیر مادر را دوشیده و با قطره چکان یا قاشق چایخوری و حتی لوله معده خورانده شود زیرا منجر به پیشگیری از بروز بسیاری از بیماریهای عفونی و مرگ ناشی از آن در نوزادان نارس میشود.
5- تقویت هوش نوزاد
کودکانی که به مدت 6 ماه یا بیشتر از شیر مادر تغذیه میکنند بهره هوشی بالاتری دارند.
6- جلوگیری از چاقی در سنین بالا
• احتمال افزایش کلسترول در بزرگسالی و احتمال ابتلا به بیماریهای قلبی و عروقی در شیر خوارانی که از شیر مادر تغذیه میکنند به علت متابولیسم بهتر کلسترول کمتر است.
• با گذشت زمان، ترکیب شیر مادر متناسب با نیاز رشدی شیرخوار تغییر پیدا میکند چربی شیر مادر در شروع هر بار شیردهی کمتر است و سپس میزان آن به تدریج بیشتر میشود. این تغییرات کمک بزرگی به سیر نگه داشتن و وزن گیری شیرخوار میکند.
• به سبب وجود چربی بیشتر در شیر انتهای هر بار شیردهی، شیرخوار کاملاً سیر شده، پرخوری نمیکند و کمتر چاق میشود. بنابراین چاقی شیرخوارانی که با شیر خشک تغذیه میشوند زمینهساز عوارض قلبی عروقی و دیابت در بزرگسالی است.
• مکیدن مکرر پستان مادر باعث ارضا غریزه مکیدن و احساس سیری همزمان در شیرخوار میشود.
7-رشد و تکامل نوزادان نارس و بیمار
تماس پوستی مادر و نوزاد در گرم نگه داشتن و بهبود رشد و تکامل نوزادان نارس و بیمار نقش حیاتی دارد. دفعات ابتلا به بیماری در کودکانی که با شیر مادر تغذیه میشوند کمتر بوده و میزان بستری شدن در بیمارستان و جدایی از مادر نیز کمتر دیده شده است.
8- کاهش مشکلات دندانی
شیرخوارانی که از شیر مادر تغذیه میکنند کمتر دچار مشکلات دندانی ناشی از پستانک و تغذیه مصنوعی و پوسیدگی دندانها میشوند.
• مزایای شیر دادن برای مادر
1- کمک به کاهش وزن مادر
مادرانی که فرزندان خود را شیر میدهند زودتر وزن اضافی خود را از دست میدهند و اندامشان زودتر به حالت طبیعی قبل از بارداری بر میگردد.
2- کاهش استرس و خونریزی بعد از زایمان
• جمع شدن و برگشت رحم به اندازه طبیعی سریع انجام میگیرد. برگشت سریع رحم به حالت طبیعی و دیرتر شروع شدن عادت ماهیانه به دلیل تداوم شیردهی باعث جلوگیری از کم خونی مادر میشود.
• تغذیه انحصاری و مکرر با شیر مادر در شبانه روز، عادت ماهیانه مادر و امکان تخمکگذاری وی را به تعویق انداخته و احتمال حاملگی زودرس را کاهش میدهد.
3-کاهش خطر ابتلا به سرطان، پوکی استخوان، افسردگیها و ...
• احتمال ابتلا به سرطان پستان و تخمدان، شکستگی لگن و پوکی استخوان، دیابت و بیماری مولتیپل اسکلروزیس (MS) در زنانی که خود به فرزندانشان شیر میدهند کمتر است.
تماس مکرر کودک با بدن مادر در جریان شیردهی، موجب احساس آرامش مادر شده،سبب بهتر شدن وضع روحی و عاطفی مادر میشود. مادرانی که خود فرزندانشان را شیر میدهند از امنیت خاطر و شادابی بیشتری به دلیل ترشح هورمون مخصوص برخوردارند و کمتر افسرده میشوند.
• مزایای اقتصادی-اجتماعی شیر مادر
• تغذیه با شیر مادر به مراتب ارزانتر میباشد. به دلیل کمتر بیمار شدن نوزاد هزینه درمان نیز کمتر میباشد.
در بیمارستانهایی که از شیوه مراقبت هم اتاقی مادر و نوزاد استفاده میشود میزان بروز عفونت و همهگیر شدن آن در بین نوزادان به مراتب کمتر و در نتیجه هزینه بیمارستانها و نیروی انسانی نیز کاهش مییابد.
تغذیه شیرخوار با شیر مادر علاوه بر کمک به رشد و تکامل مناسب نسل آینده از خروج ارز به خارج از کشور جلوگیری و باعث توسعه اقتصادی میگردد. شیر مادر به حفاظت از محیط زیست نیز کمک میکند.
سلامت هر جامعه با بهبود وضع تغذیه، رشد کودکان، پیشگیری از بیماریهای عفونی، تنظیم خانواده و کنترل جمعیت ارتباط مستقیم دارد. تغذیه با شیر مادر به تنهایی همه این امکانات را با روشی اقتصادی و آسان میسر میسازد.
شیر مادر

به طور کلی انرژی کل پروتئین ، چربی و کربوهیدرات موجود در شیر مادر نسبتا ً ثابت است و کمبود شدید انرژی یا پروتئین در رژیم غذایی سبب کاهش حجم شیر و نه کیفیت آن میگردد ولی در صورت مصرف مقدار بسیار کم پروتئین نسبت پروتئین شیر نیز کاهش مییابد . از طرف دیگر در دسترس بودن بیشتر پروتئین و یا انرژی ، افزایش مقدار پروئین و یا حجم شیر را بیش از آنچه برای شیرخوار لازمست در پی نخواهد داشت.از نکات مهم در تغذیه با شیرمادر ایجاد اعتماد به نفس در مادران میباشد هرگونه اضطراب یا شک و تردید منجر به کاهش تولید و ترشح شیر و سپس توقف آن میشود . عامل موفقیت ، مکیدن صحیح و مکرر شیر از پستان مادر توسط شیرخوار با توجه به میل و تقاضای او و تخلیه مرتب پستانهاست . در ضمن هر گونه استفاده از مواد غذایی دیگر از جمله آب ، آب قند و شیر خشک و غیره در طول ۶ ماه اول شیرخوارگی باعث کاهش میل نوزاد و در نتیجه کاهش مقدار شیر مادر خواهد شد و در عین حال هرگاه شیرخوردن شیرخوار برحسب میل او یعنی زود به زود صورت پذیرد ، هرگز احتقان و تورم سینه و ... بوجود نخواهد آمد .
یکی دیگر از عوامل مهم در موفقیت شیردهی حمایت پدر خانواده از مادر شیرده است . پدر خانواده میتواند با کاستن از مسئولیتهای همسرش مثل مراقبت از دیگر کودکان ، خرید و کمک در کارهای منزل، امکان استراحت بیشتری را برای او فراهم نماید و مراقب باشد که همسرش از مواد غذایی در دسترس تا آنجا که امکان دارد بیشتر استفاده نماید . در ضمن او باید همسرش را در شیردادن به فرزندشان تشویق نموده و با اعتقادات نادرست اطرافیان که موجب تردید مادر در شیردهی میشوند مقابله کند . باید توجه داشت که داشتن فرزند با وزن پائین تر از 5/2 کیلوگرم ، یا نوزادان دوقلو ، معلول و یا بیمار، نشاندهنده استفاده اجباری از شیرخشک نمیباشد و یک مادر به راحتی میتواند فرزند خود را در هر شرایطی که باشد تغذیه نماید . در عین حال مادرانی که بیمار هستند ، افرادی که سزارین شدهاند و یا باردار میباشند نیز به راحتی میتوانند به فرزند خود شیر بدهند و هیچیک از این موارد نباید باعث قطع شیردهی شود وتنها کافی است که با یک پزشک و یا متخصص تغذیه مشاوره نمایند .
همیشه به یاد داشته باشید:
1ـ به کودک هر زمان که او می خواهد وبه هر مدت که مایل است شیر مادر بدهید .
2ـ کودک شما تا 6 ماهگی به جز شیرمادر و قطره A+D یا مولتی ویتامین به هیچ ماده غذایی دیگر حتی آب و آب قند نیاز ندارد .
3ـ مکیدن بیشتر نوزاد، افزایش شیرمادر را بدنبال دارد.
4ـ شیر مادر سبک ، قابل هضم و جذب است و دل درد نوزادی با شیرمادر کمتر است
5ـ کودکانی که از شیر مادر تغذیه کنند مشکل افزایش چربی خون در بزرگسالی را کمتر دارند .
6ـ تغذیه با شیر مادر ابتلا به بیماریهای اسهال و عفونتهای تنفسی و مرگ و میر راکاهش می دهد.
7ـ میزان ابتلا به بیماری آسم و حساسیتهای مختلف درکودکانی که از شیرمادر تغذیه می کنند کمتر است.
8ـ استراحت و رژیم غذایی کافی در زمان شیردهی موجب افزایش شیرو مقوی بودن آن است .
9ـ بهترین راه تشخیص کافی بودن شیر مادر افزایش وزن براساس منحنی رشد است به آن توجه کنید.
10ـ شیر مادر + آغوش مادر تامین کننده نیازهای غذایی ،جسمی و روانی کودک است .
بی اشتهایی کودکان

۱- ابتلا به بیماریهای عفونی و انگلی مخصوصا" دستگاه گوارش و تنفس
۲- رژیم غذایی یکنواخت و فقدان مواد غذایی مؤثر بر اشتها مثل روی و آهن که در ایران بسیار رایج است.
۳¬- غصه ، حسادت و اضطراب کودکان
۴- زخمهای دهانی مثلا" به علت درآوردن دندان
در موارد مربوط به بیماریها حتما" باید به پزشک مراجعه کرد . مثل ابتلا به بیماریهای عفونی یا انگلی ولی در مورد کودکانی که بواسطه تولد نوزاد جدید ، بیماری یا غیبت مادر، غمگین میباشند باید به کودک عشق و محبت بیشتری ابراز کرد بخصوص در هنگام غذا خوردن .
شرایط دیگر مثل دندان درآوردن ، نحوه ارائه غذای جامد به کودک و یا تأخیر در ارائه آن ، پافشاری زیاد برای خوراندن غذا به کودک ، خوراندن مایعات شیرین به خصوص قبل از غذا و استفاده از شیشه و سرپستانک در کودک ، مواردی هستند که باید به والدین جهت رفع بیاشتهایی کودکان آموزش داد .
از جمله ؛ مواردی که والدین باید بخاطر داشته باشند میتوان به موارد زیر اشاره نمود :
۱- باید در هنگام تغذیه کودک به اشتهای کودک توجه نمود . کودک سیر همچون یک بزرگسال از خوردن غذا امتناع میکند . قبل از غذا کمی بازی ، عدم استفاده از خوراکی ها و مایعات شیرین و خواب آلودگی کودک را در نظر داشته باشید .
۲- در تغذیه کودکان از غذاهای مورد علاقه کودک استفاده کنید کودکان هم همچون بزرگسالان بعضی غذاها را دوست ندارند. غذاهای مورد نیاز آنها را که مورد علاقه شان نیست با غذاهای مورد علاقهشان مخلوط کنید و یا شکلشان را تغییر بدهید ، اکثر کودکان غذاهای با طعم شیرین را به غذاهای شور و ادویه دار ترجیح میدهند .
۳- در غذا دادن به کودک صبور باشید و با او به مهربانی رفتار کنید تا این تجربه را برایش لذتبخش نمائید در ضمن کودکان علاقه به استقلال دارند به آنها اجازه بدهید خودشان غذا بخورند حتی اگر بیشتر غذا را به زمین بریزند .
۴- از پافشاری و اصرار زیاد در مواقعی که کودک تمایلی به خوردن ندارد اجتناب کنید. ۱ تا ۲ ساعت صبر کنید و در این مدت هیچگونه مایعات شیرین و یا غذای دیگری به او ندهید و چنانچه بعد از این مدت باز هم تمایلی به غذا نداشت نوع غذا را تغییر بدهید یا تا وعده غذایی دیگر صبر کنید در عین حال نسبت به او بیتفاوت نباشید . شاید عدم تمایل کودک به غذا جهت جلب توجه بوده باشد .
۵- کودک را برای غذا خوردن تمجید کنید و در این زمان نسبت به زمانیکه از غذاخوردن امتناع میکند توجه بیشتری نشان بدهید .
۶- غذای کودکان را به انواع و اشکال مختلف تزئین کنید و در هنگام غذا خوردن افرادیکه مورد علاقهاش هستند در کنارش قرار بگیرند تا او در هنگام غذا خوردن بیشتر شاد باشد و تجربهاش لذت بخشتر باشد .
۷- در هنگام بیماری بسته به میل کودک به او غذا بدهید و از زور استفاده نکنید . بجای اجبار میتوان تعداد دفعات غذا دادن را افزایش داد و جبران وزن از دست رفته را، به بعد از دوران شدت بیماری موکول نمود.
در دوران نقاهت بهتر میتوان از اشتهای بازگشته کودک جهت جبران وزن از دست رفته استفاده کرد .
شب ادراری در کودکان و راه های درمان

وجود خواهر و برادر که گاهی بهعنوان رقیب موجب کم توجهی می شود، شروع مدرسه، کودکان طلاق و تغییر محیط خواب و زندگی نیز میتواند بهعنوان عوامل استرسزا در کودک سبب شبادراری شود. عفونت ادراری یکی دیگر از علل شبادراری میتواند باشد که علائم آن شامل سوزش و تکرر ادرار، ادرار صورتی یا قرمزرنگ و درد موقع ادرار کردن است. خرخر کردن یکی دیگر از علل شبادراری در کودکان است. حملات وقفه تنفسی، وجود لوزه و آدنوئید (لوزه ی سوم) بزرگ، عفونتهای سینوس و گوش میانی در ایجاد انورزیس یا شبادراری میتوانند نقش داشته باشند. از علائم اولیه و شایع بیماری دیابت شروع شبادراری همراه با تشنگی شدید، دفع ادرار زیاد، خستگی و کاهش وزن علیرغم اشتهای زیاد و پرخوری هست. عضلات دفع مدفوع و ادرار مشترک هستند در کودکان مبتلابه یبوست مزمن با اختلال دفعی، امکان بروز شبادراری افزایش پیدا میکند. گاهی نقص تکاملی سیستم عصبی مثانه باعث شبادراری در کودک میشود.اگر حجم مثانه آنقدر کم باشد که حجم ادرار تولیدشده در شب را نگه ندارد. می تواند مشکا آفرین باشد.
احساس گناه و شرمندگی در محیط خانواده و فامیل، عدم حضور فعال در اجتماع و شرکت در اردوهای مدرسه به دلیل کاهش اعتماد به نفس، بروز سوختگی در دستگاه تناسلی و کشاله ی ران به علت عدم امکان شستشوی به موقع وباقی ماندن ادراربه مدت طولانی در ناحیه از عوارض های این بیماری است پزشک باید در روند شناسایی و درمان این بیماری شرححال کاملی از کودک و خانوادهاش اخذ کند. از جمله این که آیا از اول و بعد از گرفتن از پوشک بیاختیار بوده است یا نه؟ و یا ادرار کردن با سوزش و تکرر ادرار همراه است یا نه؟ در این موارد تست ادرار برای بررسی عفونت ادراری و دیابت درخواست می شود. در صورت لزوم بررسیهای سونوگرافی و رادیولوژی نیز انجام می شود.
درمان:
در روند درمان دارویی از داروهای هورمونی که تولید ادرار را کم میکنند استفاده می شود. البته از خوردن مایعات زیاد همراه با این دارو به علت احتمال کاهش سدیم خون و تشنج به دنبال آن، باید خودداری شود. این داروها تأثیری روی خوب شدن قطعی بیماری ندارد ولی میتواند بهصورت موقت سبب بهبود کودک شود. از داروهای کم کننده فشار داخل مثانه نیز استفاده میشود.
البته محدود کردن خوردن مایعات در شب و همچنین محدودیت خوردن مایعات حاوی کافئین نیز توصیه می شود. قبل از خواب دو بار دستشویی رفتن توصیهشده است زمان تصمیم به خواب و زمانی که در رختخواب دراز میکشد. استفاده از چراغخواب توصیه میشود. در طول روز باید رفتن به دستشویی بهصورت منظم یاد آوری گردد. درمان یبوست مزمن همراه هم به جد توصیه میشود.درمان با هیپنوتیزم، کایروتراپی، طب سوزنی، رژیمدرمانی، هومیوپاتی و گیاهدرمانی هم بهعنوان روشهای آلترناتیو توصیه شده است ولی اثرات درمانی آنها تائید شده نیست. کودک باید تحقیر نشود و در صورت وجود استرس همراهی والدین و پزشک برای کنترل استرس توصیه میشود. برای تمیز کردن رختخواب، خانواده با کودک همکاری کنند تا احساس تنبیه نکند.
زردی نوزاد را سریعا درمان کنید
یکی از بیماری هایی که گاهی به طور جدی نوزاد و والدین او را دچار مشکل می کند، زردی است. به طور کلی بیش از 70 درصد نوزادان، در روزهای اولیه بعد از تولد با این بیماری دست به گریبان می شوند که نشانگر شایع بودن آن در نوزادان است و این آمار در نوزادانی که پیش از موعد متولد شده اند به حدود 80 درصد می رسد.

زردی در کودکان شامل بی رنگ یا زرد شدن پوست بدن و چشم ها می شود. بی رنگی و زردی پوست و چشم در اثر بالا رفتن میزان ماده زردرنگی به نام "بیلی روبین" در خون است و باعث تجمع این ماده در زیر پوست و زرد شدن آن می شود که اغلب این زردی تا بالای قفسه سینه ادامه پیدا می کند.
در واقع زردی یک بیماری نیست، بلکه علامتی است که بالا بودن میزان بیلی روبین خون را نشان می دهد.
زردی دردناک نیست، ولی توجهات و ملاحظات زیادی را می طلبد، زیرا بالا رفتن بیلی روبین در خون حالتی سمی را در سیستم عصبی نوزاد ایجاد کرده و باعث بروز آسیب مغزی و در حالت پیشرفته منجر به مرگ نوزاد می شود.
چگونه متوجه زردی نوزاد شویم؟
زردی در نوزادان از همان روزهای اولیه تولد آغاز می شود. علائم آن معمولا با زردی پوست و گاهی چشم ها بروز می کند. زردی ابتدا تنها صورت را دربرمی گیرد، ولی رفته رفته قفسه سینه، ناحیه شکم، پاها و کف پا و اندام های تحتانی را نیز درگیر می کند زردی در نوزادان گاهی باعث خستگی مفرط و سوءتغذیه می شود. نوزادانی که در 24 ساعت اول پس از تولد دچار این علائم می شوند، باید حتما تحت آزمایش میزان بیلی روبین قرار بگیرند. البته برای احتیاط بهتر است طی 5 روز اول تولد، کودک تحت بررسی قرار بگیرد تا از عدم ابتلا به زردی در او مطمئن شوید.
نوزاد را به خاطر زردی از شیر مادر محروم نکنید
زردی در برخی نوزادان ممکن است بر اثر استفاده از شیر مادر باشد.
در نوع دوم، زردی نوزاد معمولا از هفته دوم تولد آغاز می شود و علت آن می تواند موادی باشد که در شیر وجود داشته و باعث غیرفعال کردن آنزیم های کبدی و روده ای نوزاد می شود که این موضوع مواد صفراوی را باز جذب می کند. در واقع این مشکل به خاطر رشد ناکافی روده و کبد نوزاد رخ می دهد.
در این مورد هم پزشکان توصیه می کنند که تغذیه نوزاد با شیر مادر را ادامه دهید و چنانچه به علت شدت زردی، نیاز به تعویض خون نوزاد باشد، پزشک توصیه می کند که حداکثر 48 ساعت شیر مادر را قطع کرده و از شیر خشک یا شیر دوشیده شده برای تغذیه کودک استفاده کنید. البته پس از رفع زردی، مجددا باید تغذیه با شیر مادر را از سر گرفت.
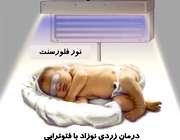
تأثیر لامپ فلورسنت بر زردی نوزاد
از سال ها پیش شنیده ایم که اگر کودکی دچار زردی شد، با قرار دادن او زیر نور لامپ های فلورسنت (مهتابی) می توان او را درمان کرد. درست است که نور درمانی (فتوتراپی) یکی از راه های درمانی زردی در نوزادان محسوب می شود، ولی استفاده از نور مهتابی هیچ پایه و اساس علمی نداشته و تأثیر چندانی در درمان زردی ندارد، بلکه نور فلورسنتی که برای درمان این بیماری استفاده می شود، طول موج های خاصی دارد که لامپ های مهتابی این طول موج و قدرت درمانی را ندارند. این لامپ های مخصوص در بیمارستان ها و در دستگاه های مخصوصی وجود دارند که نوزاد را با چشم های بسته و بدون لباس (فقط با پوشک) در این دستگاه قرار می دهند.
استفاده از نور خورشید هم به دلیل سوزاندن پوست لطیف نوزاد توصیه نمی شود.
درمان های سنتی زردی نوزاد
درمان های سنتی همیشه از زمان های قدیم مورد توجه مردم کشورمان بوده است. شیر خشت یکی از همان موادی است که حرف های ضد و نقیضی درباره استفاده و عدم استفاده آن در درمان زردی می شنویم.
شیر خشت نوعی ماده گیاهی است که در قدیم برای درمان زردی مورد استفاده قرار می گرفت. ولی در حال حاضر بسیاری از پزشکان اعتقادی به استفاده از شیرخشت و داروهایی نظیر آن ندارند. ولی تحقیقات نشان داده که مصرف قطره خوراکی شیر خشت همراه نور درمانی تأثیر بسیار زیادی در بهبود نوزادان مبتلا به زردی دارد. به طوری که سرعت بهبودی را به نحو چشمگیری افزایش می دهد.
این ماده با داشتن قندهایی چون مانیتول یکی از درمان های مهم برای زردی به شمار می رود که چنانچه به روش بهداشتی مورد استفاده قرار گیرد، بسیار موثر خواهد بود و امروز جنبه درمانی آن هم به صورت علمی به اثبات رسیده است.
شستن بدن نوزاد با عرق کاسنی همراه با آب ولرم نیز در درمان زردی موثر است.
همچنین می توانید ترنجبین و آب را مخلوط کرده و پارچه ای را در آب خیس کرده و به پشت گوش و پیشانی نوزاد بمالید.
راهکار دیگر حجامت است، به طوری که در پشت گوش نوزاد خراش کوچکی ایجاد می کنید تا چند قطره خون از آن جاری شود. این کار باید تحت نظر متخصص آن انجام شود.
این درمان های جایگزینی ساده در کنار درمان های طبی می توانند در درمان زردی نوزادان موثر باشند، البته به شرطی که به صورت کاملا بهداشتی انجام گیرند.
عوارض عقب انداختن درمان زردی نوزاد
معمولاً زردی، بیماری جدی ای محسوب نمی شود و طی یک تا دو هفته بهبود می یابد. ولی چنانچه میزان بیلی روبین بالاتر از حد بوده و بدون درمان باقی بماند، بیلی روبین وارد مغز شده و باعث وارد آمدن آسیب های جدی به مغز می شود.
بررسی و درمان های اولیه و زودهنگام زردی نوزادان می تواند از بروز این عوارض جدی جلوگیری کند.
از عوارض درمان نشدن زردی می توان به فلج مغزی، عقب ماندگی ذهنی، حملات صرعی، اشکال در تعادل حرکتی، ناهنجاری های دندانی و ناشنوایی اشاره کرد که دیگر قابل درمان نیستند.
پس با مشاهده اولین نشانه های زردی در کودکتان، بلافاصله به پزشک مراجعه کنید.
ادامه مطلب ...
10 واکنش نوزاد بعد از تولد
واکنشهای نوزاد بعد از تولد، الگوهای رفتاری یک نوزاد سالم و طبیعی می باشد که نوزاد در طی دوران جنینی، توانایی انجام این واکنش ها را به دست می آورد.
این واکنش ها به طور طبیعی در بدو تولد وجود دارند و کودک را از بسیاری خطرات محفاظت می کنند، اما به تدریج با بزرگ شدن نوزاد و عدم احتیاج به این واکنش ها در طول سه تا 12 ماهگی، این واکنش ها به تدریج از بین می روند.
این واکنش ها برای بقای نوزاد ضروری هستند. در واقع اینها، واکنش های غریزی هستند که به صورت غیر ارادی انجام می گیرند، مانند مکیدن، چشمک زدن و ... .
نوزادان سالم و طبیعی بعد از تولد، قادر به انجام واکنش های زیر می باشند :
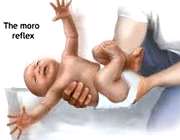
1- واکنش از جا پریدن (THE MORO REFLEX)
زمانی اتفاق می افتد که یک نوزاد در وضعیت خوابیده قرار گرفته باشد و یک صدای بلند و ناگهانی شنیده شود. نوزاد در این هنگام، به صدا، واکنش سریع و ناگهانی نشان می دهد و سر خود را به سمت عقب می برد و و دست هایش را به دو طرف می کشد.
این واکنش حدود ماه سوم تا ششم از بین می رود. هر گونه ناهماهنگی در انجام این واکنش، نوعی اختلال محسوب می شود .
عدم بروز این واکنش در نوزاد به منزله آسیب های عصبی در او می باشد.
این واکنش در بدو تولد توسط پزشک و یا کارشناس شنواییسنجی بررسی می شود و در صورت وجود اختلال در این واکنش، به والدین کودک اعلام می شود تا بررسی های بیشتر جهت تشخیص قطعی برای نوزاد انجام گیرد .
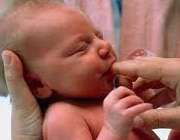
2- واکنش مکیدن (SUCKING REFLEX)
هنگامی که چیزی داخل دهان نوزاد قرار داده شود (انگشت دست یا پستانک و یا سینه مادر) واکنش مکیدن شروع می شود و نوزاد با قدرت تمام شروع به مکیدن می کند، طوری که مکیدن او با بلعیدن شیر هماهنگ شده است.
این واکنش تا ماه سوم و چهارم ادامه پیدا می کند و از آن به بعد، از بین می رود.
3- واکنش پلک زدن: هنگامی که نوری به طور مستقیم به چشم نوزاد تابیده شود، نوزاد باید بلافاصله چشمک بزند و نسبت به نور واکنش نشان دهد.
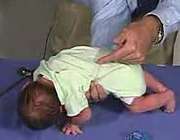
4- واکنش گالانت (GALANT REFLEX)
هنگامی که نوزاد را به روی شکم بخوابانید و با استفاده از انگشت دست، به آرامی بر روی پشت کودک (از قسمت سر تا باسن نوزاد) ضربه بزنید، نوزاد باید به سمت محلی که ضربه زده اید، واکنش نشان دهد و خم شود. این واکنش در طی ماه اول تا سوم از بین می رود .
5- واکنش مردمک (PUPILLARY REFLEX)
هنگامی که نوزاد را از مکانی تاریک به یک مکان روشن می برید، باید نسبت به این تغییر وضعیت عکس العمل نشان دهد و مردمک های چشمش تنگ شود. هر دو مردمک باید به یک اندازه تنگ شوند. این واکنش نباید از بین برود .
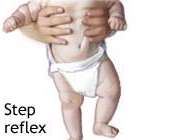
6- واکنش در جا گام برداشتن (STEPPING REFLEX)
هنگامی که نوزاد را راست نگه دارید، اگر پای نوزاد با سطح صافی (مثل زمین) تماس داشته باشد، او حرکاتی شبیه به گام برداشتن از خود نشان می دهد.
این واکنش در 3 تا 4 ماهگی ناپدید می شود، ولی در حدود 10 تا 15 ماهگی به صورت حرکات ارادی در کودک به وجود می آید تا کودک بتواند راه رفتن را آغاز کند .

7- واکنش بابینسکی یا واکنش کف پا (BABINISKY REFLEX)
واکنش بابینسکی یکی از نشانه های مهم سلامت نوزاد می باشد. این واکنش به صورت خم شدن انگشت شست پا به طرف بالا و باز شدن انگشتان از یکدیگر، هنگام تحریک کف پا می باشد.
این واکنش از ماه ششم تا نهم از بین می رود.
وجود این واکنش بعد از دو سالگی نوعی اختلال محسوب می شود.
امروزه پزشکان واکنش بابینسکی را به عنوان حرکت رو به بالای شست پا می دانند.
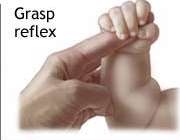
8- واکنش چنگ زدن (GRASPING REFLEX)
هنگامی که شیئی (مثلا انگشت مادر) را در کف دست نوزاد قرار می دهیم، نوزاد شروع به گرفتن آن شی می کند. این واکنش در مورد انگشتان پا هم صدق می کند، طوری که با قرار دادن شیئی روی انگشتان پای نوزاد، انگشتان او به سمت پایین خم می شوند و سعی در گرفتن آن شی دارند.
این واکنش برای انگشتان دست در حدود ماه ششم از بین می رود و برای انگشتان پا، در حدود ماه نهم تا دهم از بین می رود .

9- واکنش جستجو یا ردیابی (ROOTING REFLEX)
هنگامی که با انگشت گونه نوزاد و یا گوشه دهان او را تحریک می کنیم، پاسخ نوزاد به این تحریک، چرخاندن سر به سمت محرک و باز کردن دهان به دنبال محرک می باشد.
این واکنش برای یافتن سینه مادر می باشد و معمولا در ماه سوم و یا چهارم از بین می رود .

10- واکنش نامتقارن تونیک گردن (TONIC NECK REFLEX)
هنگامی که سر نوزاد به یک سمت خم می شود، دست و پا به سمت مقابل خم می شوند. این وضعیت مانند حرکت شمشیر باز می باشد.
این واکنش باید در سن شش ماهگی از بین برود و اگر باقی بماند، نوزاد قادر به کنترل وزن خود نمی باشد و توانایی راست کردن دست خود و کشیدن پاهای خود به حالت خزیدن را ندارد، به عبارت دیگر چنانچه سر نوزادی را که به پشت خوابیده، به طور ناگهانی به یک طرف برگردانیم، نوزاد دست و پای سمت چرخش را کاملا باز کرده و دست وپای سمت مقابل را جمع می کند.
این واکنش در سن 5 تا 6 ماهگی از بین می رود.
تذکر
این واکنش ها همگی بعد از تولد نوزاد سالم و طبیعی وجود دارند و به تدریج در طی سال اول زندگی نوزاد از بین می روند.
این واکنش ها توسط ساقه مغز کنترل می شوند و کاملا غیر ارادی می باشند .