
کلینیک جامع آموزش پزشکی
همچنین می توانید کانال ما در تلگرام را دنبال کنید با عنوان: نکات مهم سلامتی t.me/public_health
کلینیک جامع آموزش پزشکی
همچنین می توانید کانال ما در تلگرام را دنبال کنید با عنوان: نکات مهم سلامتی t.me/public_healthبیماری پارکینسون (Parkinson's Disease)
بیماری پارکینسون (Parkinson's Disease) یک اختلال مغزی است. این بیماری باعث کاهش تدریجی کنترل عضلات و لرزش بدن می شود.
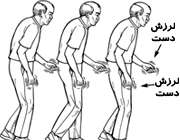
علائم این بیماری در ابتدا بسیار خفیف ایت تا جایی که افراد مبتلا، این علائم را نادیده می گیرند.
نشانه های مهم این بیماری عبارتند از: لرزش بدن، سفتی بدن، حرکات آهسته بدن و عدم تعادل بدن.
علائم پارکینسون
- لرزش دست ها، پاها و یا لب
- سخت و مشکل راه رفتن
- به سختی بلند شدن از صندلی
- دست خط بد
- خمیده شدن بدن
- ثابت ماندن بدن در برخی حالات
- داشتن خواب بد و یا خستگی در طول روز
- زیر بودن صدا و یا لکنت زبان
- داشتن مشکل در بلع غذا
- داشتن مشکل در حافظه، گیجی و یا زوال عقل
- داشتن پوست چرب و یا شوره سر
- یبوست
لرزش بدن
حدود 70 درصد از افراد مبتلا به این بیماری، دارای لرزش بدن می باشند.
در بیماری پارکینسون، معمولا لرزش دست ها هنگامی که در حال استراحت باشند و حرکت نکنند، رخ می دهد
لرزش به صورت پشت سرهم ظاهر می شود و غالبا 4 تا 6 بار در هر ثانیه می زند.
لرزش می تواند نشانه ای از یک بیماری دیگر نیز باشد. بنابراین تنها لرزش داشتن، به معنای این نیست که فرد دچار بیماری پارکینسون شده است.
کند شدن حرکات بدن
همانطور که می دانید هر چه سن بیشتر شود، حرکت بدن نیز آرام تر می گردد.
کند حرکت کردن موجب اختلال در زندگی روزمره می گردد.
در بیماری پارکینسون، هنگامی که می خواهید حرکت کنید، بدن ممکن است در همان زمان به حرکت کردن پاسخی ندهد و یا ممکن است ناگهان در همان محل بایستد و حرکت نکند.
علائمی از قبیل راه رفتن و ناگهان ایستادن در بیماران پارکینسون، علامتی از کندی حرکات می باشد.
عدم تعادل
افراد دارای بیماری پارکینسون تمایل به خمیده شدن دارند.
در این بیماران، شانه ها افتاده و سر به سمت جلو می باشد.
همراه با حرکات کند و آهسته، آنان مشکلاتی را در تعادل بدن خود دارند.
این عدم تعادل، خطر سقوط و زمین خوردن بیمار را افزایش می دهد.

سفتی عضلات
بیشتر افراد دچار این بیماری، سفتی عضلات را تجربه می کنند.
عضلات سفت می شوند و دیگر شل نمی شوند.
برای مثال هنگام راه رفتن، بازوها تکان نمی خورند.
این سفتی به علت گرفتگی و یا درد عضلات می باشد.
راه های تشخیص
تنها اسکن مغز برای تشخیص این بیماری استفاده نمی شود، بلکه برای تشخیص، پزشک از شما می خواهد:
- برای بررسی سرعت حرکات بدن، انگشتان و شست خود را به هم بزنید و یا به پایتان ضربه بزنید.
- برای بررسی لرزش بدن، دست های خود را آرام در جایی بگذارید و تکان ندهید.
- برای بررسی سفتی عضلات، با آرامش گردن، دست ها و پاهای خود را حرکت دهید.
- برای بررسی تعادل بدن، بایستید.
لرزش بدن در اثر پارکینسون است یا نه؟
اگر شما لرزش دارید، اما دیگر علائم بیماری پارکینسون را ندارید، ممکن است دچار لرزش اساسی باشید.
این لرزش در خانواده وجود دارد و بسیار بیشتر از لرزش پارکینسون است. این لرزش، معمولا به طور مساوی در هر دو دست ایجاد می شود.
لرزش اساسی به داروی لوودوپا پاسخ نمی دهد، اما ممکن است با دیگر داروها درمان شود.
افراد در معرض خطر پارکینسون
- سن متوسط این بیماری، 62 سال می باشد، اما افراد 60 سال به بالا، حدود 2 تا 4 درصد دچار این بیماری می شوند.
- داشتن سابقه فامیلی ابتلا به این بیماری
- مردان یک و نیم برابر بیشتر از زنان دچار این بیماری می شوند.
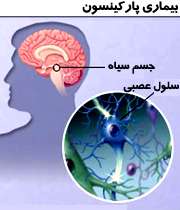
علت پارکینسون
قسمت کوچکی در ساقه مغز که به نام Substantia Nigra یا جسم سیاه خوانده می شود، حرکات را کنترل می کند.
در بیماری پارکینسون، سلول ها در قسمت جسم سیاه، تولید دوپامین را متوقف می کنند.
دوپامین، ماده شیمیایی است که به ارتباط بین سلول های عصبی کمک می کند.
همانطور که سلول های تولیدکننده دوپامین می میرند، مغز نمی تواند پیغام هایی مبنی بر حرکت و چگونگی حرکت بدن را دریافت کند.
مراحل بیماری پارکینسون
پیشرفت پارکینسون به معنای ادامه تغییرات در داخل مغز می باشد.
پزشکان با استفاده از بررسی علائم، مراحل این بیماری را اندازه گیری می کنند.
مقیاس Hoehn و Yahr یک ابزار مشترک است که نشاندهنده شدت علائم می باشد. این ابزار، وضوح و عملکرد ذهنی، رفتار و خلق و خو، فعالیت های روزمره و عملکردهای جسمی را مورد ارزیابی قرار می دهد.
ادامه مطلب ...انواع سرطان خون و علائم آنها
سرطان خون بر تولید و عملکرد سلول های (گلبول های) خونی اثر می گذارد. بیشتر این سرطان ها از مغز استخوان شروع می شوند. مغز استخوان، جایی است که سلول های خونی در آنجا تولید می گردند.
مغز استخوان، بافت اسفنجی در وسط استخوان می باشد.
سلول های بنیادی در مغز استخوان رشد می کنند و به سه نوع سلول (گلبول) خونی تبدیل می شوند: سلول های قرمز، سلول های سفید و پلاکت ها.
در بیشتر سرطان های خون، فرایند رشد سلول های خونی به شکل بی رویه و غیرقابل کنترل در میآید.
این سلول های خون غیرطبیعی (سلول های سرطانی) از عملکردهای سلول های خون طبیعی جلوگیری می کنند، از قبیل: مبارزه با عفونت ها و پیشگیری از خونریزی های شدید.
در حالی که تعداد مبتلایان به این سرطان در حال افزایش است، اما تعداد مرگ و میرها رو به کاهش است.
انواع سرطان خون
سه نوع اصلی سرطان خون عبارت است از: لوسمی، لنفوم و میلوم.
1- لوسمی (Leukemia)
نوعی از سرطان که در خون و مغز استخوان پیدا شده است.
لوسمی به علت تولید بیش از حد سلول های سفید خون غیرطبیعی بوجود می آید.
این سلول های غیرطبیعی قادر به مبارزه با عفونت ها نیستند.
همچنین موجب عدم توانایی مغز استخوان برای ساخت سلول های قرمز و پلاکت ها می شود.
دو نوع مهم لوسمی عبارت است از:
لوسمی لنفوسیت: سلول های سفید خونی از نوع لنفوسیت ها زیاد می شوند.
لوسمی میلوئید: سلول های سفید خونی از نوع گرانولوسیت ها زیاد می شوند.
لوسمی می تواند مزمن و یا حاد باشد. نوع حاد آن، به سرعت رشد می کند، در حالی که نوع مزمن آن، به کندی رشد می کند.
عوامل خطر لوسمی
- افرادی که با بنزن کار می کنند. بنزن موجود در سیگار، خطر ابتلا به لوسمی میلوئید را زیاد می کند.
- افرادی که در معرض مقدار زیادی اشعه قرار می گیرند.
- شیمی درمانی
- سندرم داون (منگولیسم)
- سابقه خانوادگی ابتلا به لوسمی
تب، لرز، تعریق شبانه و دیگر علائم سرماخوردگی
ضعف و خستگی
ورم و یا خونریزی از لثه ها
سردرد
بزرگ شدن کبد و طحال
متورم شدن لوزه ها
درد استخوانی
رنگ پریدیگی
نقاط قرمز رنگ روی پوست
کاهش وزن
راه های تشخیص لوسمی
پزشک از شما آزمایش خون و شمارش کامل خون را می خواهد تا ببیند شما مبتلا به لوسمی شده اید یا نه.
اگر این آزمایش نشان دهد که شما مبتلا به سرطان خون هستید، پزشک، بیوپسی (نمونه برداری) از مغز استخوان را انجام می دهد تا بفهمد که شما کدام نوع سرطان خون را دارید.
درمان لوسمی
درمان، بستگی به سن، وضعیت سلامت فرد و نوع سرطان خون دارد.
ممکن است پزشک چند روش درمانی را با هم تجویز کند و شامل: شیمی درمانی، درمان بیولوژیکی، پرتودرمانی و پیوند سلول های بنیادی باشد.
بیماران سرطانی از نوع حاد، تحت شیمی درمانی قرار می گیرند، زیرا این نوع درمان به سرعت اثر می کند.
بسیاری از بیماران سرطانی حاد، به درمان به خوبی پاسخ می دهند.
بیماران سرطانی مزمن، تحت درمان های کنداثر قرار می گیرند.
جلوگیری از لوسمی
دلیل لوسمی مشخص نیست، بنابراین راهی برای جلوگیری نیز وجود ندارد. تنها می توان گفت که در معرض بنزن و یا اشعه ایکس قرار نگیرید.
2- لنفوم (Lymphoma)
لنفوم یکی از انواع سرطان خون است که بر سیستم لنفاوی بدن اثر می گذارد.
دو نوع این سرطان به نام های لنفوم هوچکین و لنفوم غیرهوچکین می باشد.
لنفوم هوچکین به طور منظم از یک گروه غده های لنفاوی به گروه دیگر منتقل می شود، اما لنفوم غیرهوچکین، به صورت غیرمنظم منتقل می شود.
سیستم لنفاوی باعث بیرون راندن مایعات اضافی از بدن می گردد و نیز سلول های ایمنی را می سازد.
لنفوسیت ها، نوعی از سلول های سفید خون هستند که با عفونت ها می جنگند.
لنفوسیت های غیرطبیعی ، سلول های لنفوم می شوند که در غدد لنفاوی و دیگر بافت های بدن جمع می شوند.
با گذشت زمان، این سلول های سرطانی باعث تخریب سیستم ایمنی بدن می گردند.
عوامل خطر لنفوم
سن بالا
مردان
داشتن بیماری خودایمنی از قبیل ایدز
رژیم غذایی پر گوشت و چربی
در معرض سموم آفت کش قرار داشتن
علائم لنفوم
ورم گره های لنفاوی در گردن، زیر بغل یا کشاله ران
تب
ضعف و خستگی
کاهش وزن
تعریق
مشکل در تنفس یا درد قفسه سینه
خارش پوست
جوش
تشخیص لنفوم
بیوپسی از گره لنفاوی، آزمایش خون، بیوپسی مغز استخوان، سی تی اسکن و یا PET اسکن برای مشاهده وسعت این سرطان انجام می گیرد.
درمان لنفوم
شیمی درمانی
پرتودرمانی
درمان بیولوژیکی
پیوند سلول های بنیادی
جلوگیری از لنفوم
دلیل لنفوما مشخص نیست، بنابراین راهی برای جلوگیری نیز وجود ندارد. تنها می توان گفت که از عوامل خطر آن دوری کنید.
میلوم نوعی از سرطان خون است که بر سلول های پلاسما اثر دارد.
سلول های پلاسما همان سلول های سفید خون می باشند که آنتی بادی هایی را در بدن تولید می کند.
آنتی بادی ها با عفونت ها و بیماری ها می جنگند.
سلول های میلوم، از ساخت طبیعی آنتی بادی ها جلوگیری می کنند و باعث می شوند که سیستم ایمنی بدن ضعیف شود و زودتر به بیماری های عفونی مبتلا شوید.
عوامل خطر میلوم
آمریکایی های سیاه پوست
سن بیشتر از 50 سال
افراد زیر 45 سال، ندرتا به سرطان میلوم مبتلا می شوند.
افراد بیشتر از 67 سال، بیشترین تعداد مبتلایان این سرطان می باشند.
مردان
افراد چاق
در معرض اشعه قرار داشتن
کار در صنایع مرتبط با نفت
علائم میلوم
افزایش کلسیم خون
آنمی (کم خونی)
آسیب کلیوی
استعداد ابتلا به عفونت
پوکی استخوان، درد، ورم یا شکستگی استخوان
افزایش مقدار پروتئین در خون یا ادرار
کاهش وزن
درمان میلوم
شیمی درمانی
داروهایی که سیستم ایمنی بدن را هدف قرار می دهند.
پرتودرمانی
پیوند سلول های بنیادی
جلوگیری از میلوم
دلیل میلومیا مشخص نیست، بنابراین راهی برای جلوگیری نیز وجود ندارد. تنها می توان گفت که از عوامل خطر آن دوری کنید.
نشستن طولانیمدت خطرناک است
نشستن برای مدت طولانی، چه برای کار کردن باشد و چه برای تماشای تلویزیون، باعث میشود میزان قند خون بالا برود و خطر مرگ در اثر بیماریهای قلبی عروقی بیشتر شود. حتی ورزش هم این تاثیر را از بین نمیبرد.

در حالی که پزشکان همچنان در حال کشف عوارض مصرف سیگار هستند، به نظر میرسد عادتهای دیگر زندگی امروز، از جمله نشستن برای مدت طولانی هم، عوارض خطرناکی برای سلامتی مردم دارند.
به گزارش دیسکاوری، دکتر جیمز لوین در شرکت کوچکی در مینیپولیس، مطالعه جدید و نوآورانهای را انجام داده که در آن، 30 میز کار با جایگاههایی به نام کار- تناسب جایگزین شدند. بنابراین افراد میتوانند هنگام کار بنشینند یا بایستند. خود لوین سالهاست که زمان کار روی یک تردمیل راه میرود. این مطالعه در کنار مطالعات مشابه دیگری در سراسر دنیا در حال انجام هستند.
لوین در این مورد مینویسد: "پیش از این محققین نشستن برای مدت زمان طولانی را با بروز برخی مشکلات سلامتی و نیز مرگ زود هنگام بر اثر اختلالات قلبی- عروقی مرتبط دانستهاند."
در یکی از این مطالعات، نشان داده شده که بزرگسالانی که بیش از 4 ساعت در روز را مقابل تلویزیون مینشینند، در مقایسه با بزرگسالانی که روزانه کمتر از دو ساعت از وقت خود را به نشستن در مقابل تلویزیون میگذرانند، 80 درصد بیشتر در معرض خطر مرگ بر اثر بیماریهای قلبی- عروقی هستند. این میزان خطر، مستقل از سایر مولفههای موثر مانند رژیم غذایی و سیگار کشیدن گزارش شده است.
به گفته لوین، چاره این مسئله اضافه کردن ساعتهایی که در باشگاههای ورزشی میگذرانید نیست، چون به نظر نمیرسد که تاثیر مضر نشستن برای مدت طولانی را کمتر کند. پس چاره چیست؟
لوین چنین پاسخ میدهد: "راهحل این است که کمتر بنشینید و بیشتر حرکت کنید. وقتی میایستید در مقایسه با زمانی که مینشینید، سه برابر بیشتر کالری مصرف میکنید. به نظر میرسد که انقباض ماهیچهها، از جمله آنهایی که برای ایستادن نیاز دارید، فرایندهای مهمی را به راه میاندازد که با شکستن چربیها و قندها در بدن مرتبط است. بنابراین وقتی شما مینشینید، این انقباض ماهیچهای را متوقف میکنید و در نتیجه، این فرایندها را هم متوقف میکنید."
در مطالعه دیگری، محققین دانشگاه میسوری از مردمی که به طور معمول ورزش میکردند خواستند سه روز خود را با سبک زندگی که در آن مدت زیادی را به نشستن بگذرانند، زندگی کنند.
با وجود این که آنها در این سه روز، همان رژیم غذایی قبلی خود را حفظ میکردند، اما میزان قند خونشان بعد از هر وعده غذایی در مقایسه با روزهایی که ورزش میکردند، 26 درصد بیشتر بود.
جان پی. تیفاولت، استادیار فیزیولوژی ورزش و تغذیه در دانشگاه میسوری، در اینباره میگوید: "لازم نیست به دوی ماراتن بروید، اما همه شواهد حاکی از آن هستند که لازم است حرکت کنید."
ارتباط بی تحرکی و فقدان فعالیت بدنی با سرطان روده و سینه
پژوهشگران علوم پزشکی در کشور کانادا می گویند نتایج تحقیقات آنان نشان داده است که حدود 49 هزار مورد جدید تشخیص سرطان سینه و 43 هزار مورد تشخیص سرطان روده در هر سال در آمریکا با افزایش میزان بی تحرکی و فقدان فعالیت بدنی در بین مردم مرتبط است.
کریستین فریدن ریچ متخصص ارشد همه گیرشناسی در مرکز خدمات سلامت سرطان آلبرتا در کانادا می گوید: نتایج آزمایشات اخیر در مطالعه رابطه فعالیت بدنی و پیشگیری از سرطان سینه، نقش پروتئین"C reactive" را نشان می دهد که یک نشانگر التهابی است و با بروز سرطان مرتبط است.
این آزمایشات معلوم کرد که فعالیت روزانه خفیف تا شدید، سطح پروتئین "C reactive" را در بین زنان یائسه به میزان قابل ملاحظه ای کاهش می دهد، هرچند پزشکان هنوز نمی دانند که این پروتئین چگونه خطر سرطان را تشدید می کند. اما به خوبی آشکار است که پروسه التهاب در بدن، منجر به تولید ماده ای موسوم به "سیتوکین" می شود.
سیتوکین ها مواد شیمیایی حاصل از واکنش سیستم ایمنی بدن هستند که تکثیر سلول ها را موجب شده و مانع از مرگ سلولی می شوند. این فرآیند در نهایت خطر سرطان را افزایش می دهد.
به این ترتیب معلوم شد که 30 درصد افزایش تحرک و فعالیت بدنی، خطر ابتلا به سرطان های سینه و روده را تا 25 درصد کاهش می دهد.
ادامه مطلب ...آلرژی در دوران بارداری
آلرژی در دوران بارداری
آبریزش بینی در طول دوران بارداری می تواند به خاطر سینوزیت و یا آلرژی باشد. اگر خانمی قبل از بارداری سابقه ابتلا به آلرژی را داشته باشد، در طی بارداری ممکن است بدتر شود، یا فرقی نکند و یا بهبود یابد.

این تغییرات به عوامل بسیاری مربوط است، عواملی چون آلرژی فصلی و یا افزایش هورمون ها در بارداری.
علایم آبریزش بینی غیر آلرژیک در طی بارداری ممکن است به دلیل افزایش هورمون های بدن در بارداری باشد و عوارضی چون گرفتگی بینی و خلط گلو را داشته باشد. این حالت را رینیت بارداری یا گرفتگی و آبریزش بینی در بارداری می گویند.
علایم این بیماری مانند علایم آلرژی است، ولی در حقیقت این بیماری به داروهای آنتی هیستامین پاسخ نمی دهد و با آنها درمان نمی شود.
خیلی از خانم های باردار که مبتلا به گرفتگی بینی می شوند و قبل از بارداری سابقه ابتلا به آلرژی را نداشته اند، باید بدانند به دلیل تغییر سطح هورمون های بدن، به این بیماری دچار شده اند.
تشخیص علایم رینیت در طول بارداری
تست های آلرژی شامل آزمایش پوست یا آزمایش خون برای تشخیص مفیدند.
آزمایش آلرژی پوست در طی بارداری انجام نمی شود، زیرا احتمال خطر برای مادر و جنین دارد.
- از اسپری محلول نمک برای شستشوی بینی استفاده کنید. ماده اصلی این نوع اسپری ها آب نمک است و به کاهش علایم آلرژی کمک می کند و برای جنین هم ضرری ندارد.
- شستشوی بینی توسط آب نمک که می تواند راه های سینوس ها را باز کند. مقداری آب گرم که با نمک ترکیب شده را به داخل بینی خود بکشید و آن را بیرون دهید.
- از دستگاه بخور در شب استفاده کنید تا هوای اتاق را مرطوب کند و عوارض ناشی از آلرژی را از بین ببرد.
- داروهای آلرژی را در صورتی استفاده کنید که سایر راه حل ها جواب ندهند. داروهای آلرژی در سه ماهه اول بارداری نباید مصرف شوند، ولی در صورت داشتن آلرژی و با نظر پزشک، مصرف این گونه داروها درسه ماهه دوم و سوم بارداری مجاز است.
- دانشمندان به این زنان توصیه می کنند که از مواد آلرژی زا دوری کنند تا مجبور نشوند دارو مصرف کنند.
- از دستگاه تصفیه هوا استفاده کنید.
- حیوانات خانگی را از محیط زندگی خود دور کنید.
- پنجره های خود را محکم ببندید تا مواد آلرژی زا وارد خانه نشوند و یا حداقل در زمان اوج آلرژن ها (صبح زود و عصر) پنجره ها را ببندید.
- ماسک بزنید.
- همسر خود را راضی کنید تا مسئولیت نظافت منزل را بر عهده گیرد و یا کسی را به این منظور استخدام کنید.
- از درمان های خانگی مانند استنشاق یا بخور نعنا استفاده کنید.
درمان های دارویی آلرژی در طول بارداری
طبق تحقیقات دانشمندان، مصرف هر نوع دارویی در طول بارداری برای جنین کاملا بی خطر نیست.
توصیه می شود در طول سه ماهه اول بارداری، هیچ نوع دارویی توسط مادر مصرف نشود، زیرا احتمال بروز مشکل به دلیل عوارض داروها، در سه ماهه اول بسیار زیاد است.
احتمال انتقال آلرژی به جنین
این نگرانی وجود دارد که مادر باردار، آلرژی خود را از طریق خوردن غذاهای خاص به جنین خود منتقل کند.
آلرژی و حساسیت نسبت به آجیل در کودکان بسیار شایع است و می تواند خطرناک باشد. به همین دلیل برخی دانشمندان نسبت به مصرف زیاد آجیل در دوران بارداری به مادران هشدار می دهند.
فرزندان مادران مبتلا به آلرژی 40 درصد بیشتر احتمال ابتلا به آلرژی را دارند و اگرعلاوه بر مادر، پدر هم مبتلا به آلرژی باشد، احتمال ابتلای فرزند 70 درصد خواهد شد.
ایدز و تغذیه با شیر مادر
ایدز و تغذیه با شیر مادر
تقریباً یک سوم بچه های متولد شده از مادران مبتلا به ایدز ، در طی دوران بارداری ، حین زایمان یا دوران شیردهی به این بیماری مبتلا شده اند. در سال 2001، تعداد هشتصد هزار بچه ی زیر 15 سال مبتلا به ایدز تشخیص داده شدند که حدود نود درصد آنها از طریق مادرشان مبتلا شده بودند. حدود 15 تا 35 درصد از بچه های متولد شده از مادران مبتلا به ایدز، طی بارداری یا حین زایمان آلوده شده و حدود 15 درصد در طی شیردهی مبتلا شده بودند.
عواملی که احتمال انتقال HIV ( ویروس ایدز ) را در دوران شیردهی کاهش می دهد ، شامل موارد زیر است :
1. دوره ی کوتاه تر تغذیه با شیر مادر
در بچه هایی که مدت طولانی تری از مادر مبتلا به ایدز ، شیر خورده اند احتمال ابتلا به عفونت بیشتری می باشد. دیده شده احتمال ابتلا به این بیماری در کودکانی که مدت شش ماه شیر مادر خورده اند، یک سوم کودکانی است که برای دو سال با شیر مادر تغذیه شده اند.
2. تغذیه ی انحصاری با شیر مادر در ماه های اول
عوامل ایمنی بخش موجود در شیر مادر، به ویژه مادران مبتلا به HIV ، باعث افزایش مقاومت بدن در برابر این عفونت می شود. یک مطالعه در جنوب آفریقا نشان داد که احتمال ابتلا به عفونت در کودکانی که به مدت سه ماه تغذیه ی انحصاری با شیر مادر داشته اند نسبت به کودکانی که از سایر مواد مثل آب ، آب میوه و ... استفاده کرده اند کمتر است.
3. جلوگیری و درمان مشکلات پستان
التهاب پستان، زخم نوک پستان و سایر مشکلات پستانی باعث افزایش احتمال انتقال HIV می شود.
4. پیشگیری از ابتلا به عفونت HIV در طول شیردهی
ابتلا به عفونت در طی شیردهی باعث افزایش احتمال HIV می شود.
5. درمان سریع زخم و برفک دهان بچه
زخم دهان کودک باعث انتقال راحت تر ویروس به بدن او می شود.

توصیه های سازمان بهداشت جهانی و صندوق حمایت از کودکان سازمان ملل متحد (UNICEF) در رابطه با تغذیه با شیر مادر :
1. زنانی که به ایدز مبتلا نیستند و یا افرادی که وضعیت ابتلا به بیماری در آنها ناشناخته است، باید کودک را تا 6 ماه با شیر خودشان تغذیه کنند و همچنان که شیردهی ادامه دارد، در 6-4 ماهگی تغذیه تکمیلی مناسب را شروع کنند که این روند تا 2 سالگی یا بیشتر باید ادامه یابد.
2. همه مادران مبتلا به HIV در زمینه خطرات و مزایای روش های تغذیه ی کودک، نیاز به مشاوره دارند و لازم است برای انتخاب روش مناسب راهنمایی شوند و بعد از اتخاذ تصمیم حمایت گردند.
3. زمانی که استفاده از جانشین های شیر مادر، قابل قبول، عملی و قابل تداوم باشد، لازم است کودک در ماه اول منحصراً با شیر مادر تغذیه شود .
4. در مورد مادران مبتلا به HIV که کودک را با شیر خودشان تغذیه می کنند، باید از روش صحیح شیرهی جهت جلوگیری از مشکلات پستان مانند زخم نوک پستان، التهاب پستان و غیره اطمینان پیدا کرد و در صورت بروز این مشکلات باید به سرعت درمان انجام شود.
5. برای به حداقل رساندن انتقال HIV از طریق تغذیه با شیر مادر، باید شرایط محلی، موقعیت شخصی فرد و خطرات همراه با تغذیه ی مصنوعی شامل سایر عفونت ها، سوء تغذیه در نظر گرفته شود.
6. مادران مبتلا به HIV که نوزاد را با شیر خودشان تغذیه می کنند باید در زمان از شیرگیری، برای جلوگیری از نتایج زیان بار تغذیه ای و روانی و حفظ سلامتی پستان ها راهنمایی و حمایت شوند.
7. زمانی که مادر مبتلا به HIV ، کودک را با شیر خود تغذیه نمی کند یا این که مدتی بعد از تولد ، شیردهی را قطع می کند برای اطمینان از برنامه ی غذایی جایگزینی کافی حداقل در 2 سال اول زندگی نیاز به مشاوره دارد.
8. زنان مبتلا به ایدز باید به مراقبت های بالینی، حمایت های تغذیه ای و مراکز مشاوره ی خانوادگی دسترسی داشته باشند.
اصول کلیدی و راهبرد
خطرات عفونت HIV با خطرات مرگ و میر و بیماری ناشی از عدم تغذیه با شیر مادر مقایسه شده است.
تغذیه با شیر مادر، نوزاد را در مقابل مرگ ناشی از اسهال ، عفونت های تنفسی و سایر عفونت ها محافظت می کند. تغذیه با شیر مادر علاوه بر نیازهای غذایی، نیازهای روانی نوزاد (به ویژه در ماه اول زندگی) را هم برآورده می کند.
بنابراین برای مادران مبتلا به HIV به ویژه در کشورهای در حال توسعه ، تصمیم برای دادن شیر مادر یا جانشین های شیر مثل شیر خشک و شیر گاو تغییر یافته دشوار است، در حالی که تغذیه با شیر مادر احتمال انتقال HIV به بچه را 15 درصد افزایش می دهد. مصرف جانشین های شیر، خطرات ناشی از بیماری های عفونی مثل اسهال و عفونت های تنفسی را در طول دو ماه اول زندگی کودک 6 برابر می کند. تعداد زیادی از مادران در کشورهای در حال توسعه یا نمی توانند جانشین های شیر را تهیه کنند یا به آب تصفیه شده که برای تهیه ی آن لازم است دسترسی ندارند.
همچنین در خیلی از فرهنگ ها، عدم تغذیه با شیر مادر را ننگ می دانند. مادری که مبتلا به HIV است با مشکلات زیادی روبه رو است. مثلاً در مورد سلامتی و زنده ماندن خودش، و احتمال انتقال عفونت از طریق شیر به نوزادش و نیز مشکلات سلامتی که در صورت عدم تغذیه با شیر مادر برای نوزاد او پیش می آید، نگران است.
باکتریهای غذایی کشندهاند!
باکتریهای غذایی کشندهاند!
بیماریهــای ناشی از غـذا در اثر میکروارگانیسمها، یک مشکل سلامت عمومی بزرگ و در حال رشد است.
افزایش مصرف غذاهای بیرون و رستورانی موجب همهگیریهای جدید بیماریهای ناشی از غذا میشود.
خیلی از افراد، سالم بودن مواد غذایی را به اندازه کافی جدی نمیگیرند.
راههای ساده و اصولیای وجود دارد که میتوان توسط آنها احتمال تماس با این عفونتها را کاهش داد یا از وقوع این بیماریها کاملا جلوگیری کرد.
در هر مرحله از تهیه غذا، چهار اصل کلی مبارزه با باکتری را باید به طور کامل اجرا کنید:
1- نظافت: با شستوشوی دستها و سطوح کار
2- جداسازی: به منظور جلوگیری از پخش، گسترش و انتقال آلودگیها
3- پخت: پختن غذا تا رسیدن به دمای مناسب
4- سرد کردن: سرد نگه داشتن صحیح مواد غذایی
در ضمن هنگام خرید مواد منجمد دقت کنید که فاسد نباشند؛ مثلا گوشت، مرغ یا ماهی بستهبندی شدهای را که نشتی یا پارگی بسته بندی دارند، نخرید.
گوشت خام، مرغ و ماهی را در کیسههای پلاستیکی قرار دهید تا شیرابه گوشت، آلودگی را وارد غذای پخته یا مواد خام خوردنی مانند سبزی یا میوه نکند.
از خرید هر ماده خام مشکوک و غیرمطمئن جدا خودداری کنید.
اصول نگهداری
هیچ نوع گوشت خامی (گوشت قرمز یا سفید) را خارج از یخچال یا فریزر نگهداری نکنید.
مواد غذایی فاسد شدنی را ظرف مدت دو ساعت مصرف کنید و برای نگهداری طولانیتر، حتما در یخچال بگذارید.
غذاهای خام فسادپذیر مانند گوشت قرمز، مرغ و ماهی را به روش مطمئن و سالم و با حفظ کیفیت منجمد کنید، طوری که اگر یخ گوشت منجمد آب شود، کمترین خونابه را داشته باشد و از ورود خونابههای این فراوردهها به سایر مواد غذایی اجتناب کنید.
به منظور حفظ کیفیت انواع گوشت منجمد، تا زمان مصرف، آنها را در بستهبندی اولیه نگهداری کرده و برای رفع انجماد از روش اصولی استفاده کنید.
مواد غذایی دریایی مانند ماهی و میگو را در سردترین دمای ممکن نگهداری کنید.
انواع روشهای پخت
1- پخت با کمک آب : در این روش، گرما با استفاده از آب یا بخار آب به ماده غذایی منتقل می شود که شامل روشهای آب پز کردن (جوشاندن)، نیمجوش کردن در آب و بخارپز کردن است.
2- پخت به وسیله گرمای خشک: در این روش ماده غذایی بدون استفاده از آب طبخ میشود و انواع آن شامل: کباب یا برشته کردن، روی آتش سرخ کردن، گوشت کباب کن شبکهای و سرخ کردن است.
3- اشعه دادن: این روش به وسیله اشعه مادون قرمز یا میکروویو انجام میشود. این روش سریعترین روش پخت است و به عنوان روش پخت جدید، در حال تحول و تکامل بیشتر است.
بهترین دمای یخچال
1 تا 5 درجه سانتیگراد (40 درجه فارنهایت) بهترین دما برای نگهداری مواد غذایی در یخچال است. این دما باعث کاهش رشد باکتریها میشود. این دما باکتریها را نمیکشد، اما از تکثیر آنها جلوگیری میکند و به دلیل آنکه تعداد باکتریها کمتر می شود، احتمال بیمار شدن هم کاهش مییابد.
توجه داشته باشید که سالانه میلیونها نفر در اثر باکتریهای خطرناک مواد غذایی بیمار میشوند. خیلی از مردم بیماری خود را مربوط به باکتری های غذایی نمیدانند، اما شما میتوانید طی مدت 20 دقیقه تا 6 هفته پس از خوردن غذا، به انواع باکتریهای خطرناک آلوده شده و بیمار شوید.
بیشترین خطر بروز بیماریها با منشأ غذایی در کودکان، زنان باردار و افراد مسن وجود دارد. همچنین افرادی که سیستم ایمنی بدنشان در اثر بیماری هایی مانند ایدز، دیابت، بیماریهای کلیوی و پیوند اعضا ضعیف شده است، بیشتر در معرض خطر هستند.
تنها راه اطمینان در مورد از بین رفتن باکتریهای با منشأ غذایی، فقط کنترل دمای پخت مواد غذایی به خصوص مواد گوشتی مانند گوشت قرمز، مرغ و ماهی است. اکتفا کردن به رنگ مواد در اثر پخت میتواند گولزننده باشد.
ادامه مطلب ...تغذیه در مبتلایان به ایدز
آنچه در رابطه با بیمارى ایدز بسیار حائز اهمیت می باشد ، جلوگیرى از ابتلا به این بیمارى است. ولى اگر فردى به این بیمارى مبتلا شد، به دلیل دوره طولانى بیمارى مهمترین چیز کنار آمدن با این بیمارى، مراقبت از انتقال این بیمارى و سالم زیستى در کنار این بیمارى است. افراد مبتلا به این بیمارى باید بدانند که اگر مراقبت هاى بهداشتى، پزشکى و تغذیه اى را در رابطه با این بیمارى رعایت کنند، مى توانند در کنار سایر اعضاى خانواده خود به زندگى ادامه دهند و ارائه آموزش هاى جزئى به آنها و اعضاى خانواده شان کافى است تا آنها را به یک زندگى سالم رهنمون شود.
از آنجایى که سلامت بافت ها و قدرت مقابله با عوامل بیمارى زا، در بیماران مبتلا به ایدز کاهش مى یابد و ارتقاى سیستم ایمنى بدن بسیار حائز اهمیت است ، تغذیه به عنوان یک اصل مهم در ارتقاى سطح سلامت این افراد شایان ذکر بوده و باید غذاى مغذى و آب سالم براى آنها فراهم شود، به خصوص وقتى که مسافرت مى کنند یا بیرون غذا مى خورند.
• اختلالات تغذیه اى در این بیمارى
یکى از عوارض شایع در این بیمارى سوءتغذیه پروتئین –انرژى یاPEM 1 است. عمده ترین علت کاهش وزن در افراد مبتلا به ایدز کاهش دریافت انرژى است نه افزایش مصرف آن. این افراد دچار اختلال در حس چشایى هستند و زمانی که توده عضلانی بدن تا ۵۵ درصد حالت طبیعی تحلیل می یابد، این افراد دچار مرگ خواهند شد. از دیگر اختلالات مى توان به تهوع، استفراغ، اسهال، اختلالات تنفسى و بی اشتهایی عصبى اشاره کرد . عمده ترین دلایل کاهش وزن شدید در این بیماران عبارتند از: کاهش انرژى دریافتى، کاهش فعالیت، کاهش اشتها و نقایص متابولیکى.
• انرژى و پروتئین مورد نیاز
در افراد مبتلا به ایدز انرژى توصیه شده براى نگهدارى وزن برابر است با انرژى پایه مورد نیاز ( BEE) ضرب در ۳/۱ و براى افزایش وزن ضرب در ۵/۱.
نیاز به پروتئین در این بیماران براى حفظ وزن برابر 1/4- 1 گرم به ازاى هر کیلوگرم وزن بدن و براى بازسازى برابر است با 1/5 - 2گرم به ازاى هر کیلوگرم وزن بدن مى باشد. آرژنین در ایمنى سلولى بسیار مفید است و بد نیست بدانیم که مصرف و عملکرد اسید فولیک درPEM آسیب مى بیند.
گوشت ها
در مبحث پروتئین اولین چیزى که به ذهن مى رسد، گوشت ها هستند، بنابراین گوشت بوقلمون و انواع ماهى ها بسیار توصیه مى شود. ماهى غذاى بسیار سالم و سودمندى است که باید حداقل دو بار در هفته مصرف شود.

تخم مرغ
تخم مرغ یکى از منابع عالى پروتئین بوده که مصرف آن برای بیمارانی که دوره نقاهت را مى گذرانند و ضعف بدنی دارند، بسیار سودمند است. باید توانایى کبد را در استفاده از تخم مرغ در نظر بگیریم تا میزان کلسترول آن در فرد ایجاد ناراحتى نکند، بنابراین به بیماران دچار ناراحتی کبدی توصیه مى شود که بیشتر از ۳ عدد تخم مرغ در هفته میل نکنند. البته این محدودیت براى مصرف زرده یاد شده است و خوردن سفیده اى کاملاً پخته شده ( زیرا سفیده خام داراى ماده اى به نام آویدین است که ایجاد تداخل هاى تغذیه اى با ویتامین بیوتین مى کند) به هر میزان در هفته مانعى ندارد.
شیر
به عنوان یک منبع پروتئینى مناسب و غنی براى جلوگیرى از سوء تغذیه بسیار مفید است ، بنابراین سعی کنید روزانه یک لیوان شیر به همراه یک قاشق غذاخورى عسل یا دو عدد خرما میل کنید.
عدس
عدس یکى دیگر از منابع عالى پروتئینى است و علاوه بر پروتئین، حاوى ویتامینB، آهن و کلسیم است. عدس پخته به همراه روغن زیتون غذایى کامل و پر انرژى است.
• چربى ها
بدن انسان نیاز به یک سری اسیدهاى چرب به نام اسیدهاى چرب ضرورى یاEFA2دارد که قادر به ساخت آنها نمی باشد و باید از طریق رژیم غذایی تامین شوند. این اسیدهاى چرب در روغن هاى مایع مثل روغن زیتون، گردو، روغن سویا و انواع ماهى به خصوص ماهى هاى آب هاى سرد مثل قزل آلا ، ساردین، سالمون و تون) وجود دارند و درصورتی که به مقدار کم مصرف شوند، فرد دچار اختلال در اسیدهای چرب ضرورى مى شود که این اختلال در افراد مبتلا به ایدز مشاهده مى شود.
در افراد مبتلا به ایدز استفاده از چربی هایى به نامMCT 3بسیار مفید مى باشد. این چربى ها در روغن نارگیل وجود دارند و در داروخانه ها فروخته مى شوند. این چربى ها نیاز به هضم ندارند و میزان مصرف آنها باید کنترل شده باشد. در ضمن این نوع چربى، اسیدهای چرب ضرورى ندارد و باید همراه باLCT 4 مصرف شود. استفاده از روغن ماهى یا اسید هاى چرب امگا ۳ عملکرد ایمنى را بهبود می بخشد ، چون امگا ۳ در مقایسه با امگا ۶ التهاب را بیشتر کاهش می دهد.
• مایعات
در افراد مبتلا به ایدز نیاز به مایعات مثل افراد عادى است ( 12- 8 لیوان در روز ) ، مگر اینکه دچار اسهال، استفراغ یا تب باشند .
به ازاى هر یک درجه تب، نیاز به انرژى ۱۳ درصد و نیاز به پروتئین ۱۰ درصد افزایش پیدا مى کند.
پی نوشت :
1-Protein Energy Malnutrition
2-Essential Fatty Acids
3-Medium Chain Triglycerides : اسیدهای چرب با زنجیره متوسط با 6 تا 10 اتم کربن
4-Long Chain Triglycerides : اسید های چرب بلند زنجیره
ادامه مطلب ...فیبروز کیستی؛ بیماری ریوی کشنده
فیبروز کیستی؛ بیماری ریوی کشنده
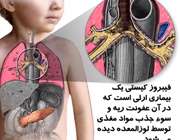
اگر پدر و مادر هر دو سالم باشند، اما هر یک از آنها حامل یک ژن معیوب فیبروز کیستی باشند، هر فرزندی را که مادر حامله شود، 25 درصد شانس به ارث بردن هر دو ژن معیوب و در نتیجه ابتلا به فیبروز کیستی را دارد.
علائم این بیماری در کودک مبتلا عبارتند از :
عفونت های عود کننده ریه همراه با سرفه و ناراحتی های تنفسی
اسهال ممکن است به صورت دوره ای با یبوست جایش را عوض کند
مدفوع چرب و بدبو
رشد ناکافی
ورم شکم
تحلیل رفتن دست ها و پاها
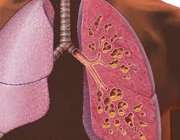
این بیماری به تعدادی از غده های بدن آسیب می رساند، مخصوصاً غده هایی که در پوشش داخلی لوله های برونشی در ریه قرار دارند.
در این حالت، غده های برونشی به جای تولید مخاط رقیق طبیعی، خلط غلیظ و لزجی تولید می کنند که منجر به بسته شدن مجاری عبور هوا می شود و در نهایت عفونت های ریوی را بوجود می آورد و وقتی که بخش های کوچکی از ریه ها فرسوده شوند، خطر ذات الریه را به همراه دارد.
در روده های کودک مبتلا به فیبروز کیستی، لوزالمعده نمی تواند برخی آنزیم های حیاتی را تولید کند. این آنزیم ها به عمل هضم کمک کرده و غذا را شکسته و تجزیه می کنند تا بدن بتواند آنها را آسانتر جذب کند.
فقدان این آنزیم های هضم کننده، بدان معناست که غذا به درستی جذب نمی شود و موجب اسهال و مدفوع بدبو می گردد.
از آنجایی که غذا جذب نمی شود، بدن بسیاری از مواد غذایی ضروری را که برای سلامتی لازم است دریافت نمی کند، در نتیجه، کودک رشد نمی کند و همچنان کوچک و کم وزن باقی می ماند.
ممکن است بعد از هر دوره اسهال، یبوست جایگزین آن شود و توالی این مشکلات می تواند عملا روده را مسدود کند.
چه کار می توان کرد؟
فیبروز کیستی راه علاج ندارد، اما تشخیص اولیه و به موقع بیماری، شانس آسیب زدن دائمی به ریه را کمتر می کند.
اگر چه آزمایشهای ساده ای روی خون و مدفوع نوزادان می توان انجام داد، اما آزمایش قطعی برای فیبروز کیستی، تست عرق می باشد، زیرا میزان نمک عرق در این بیماران بالا است.
در مورد برادران و خواهران کودک مبتلا و در نوزادانی که دچار مراحل عود کننده ذات الریه هستند و دچار توقف رشد شده اند نیز این آزمایش انجام می گیرد. البته انجام این آزمایش تنها زمانی میسر است که سن بیمار به حدی رسیده باشد که تولید عرق کند (حدود سه ماهگی).
کودک مبتلا به فیبروز کیستی باید رژیم مخصوص با ویتامین های لازم و آنزیم ها را داشته باشد.
چربی را باید کم کرد.
فیزیوتراپی و تمرینات تنفسی را باید برای کندن و بیرون انداختن مخاط ها از ریه دنبال کرد.
در معرض هوای مرطوب قرار گرفتن برای ریه های کودک مفید است و یک بخور سرد برای اطاق کودک می تواند به بهبودی وی کمک کند.
عفونت های تنفسی را با آنتی بیوتیک ها درمان می کنند.
گاهی اوقات از اسپری های مخصوص برای تسریع تنفس استفاده می شود.
امیدی تازه برای درمان فیبروز کیستیک
یک گروه از متخصصان بینالمللی به سرپرستی یک پزشک هندی اعلام کردند که به زودی روش جدیدی برای درمان بیماری فیبروز کیستیک ارائه خواهند کرد.
فیبروز کیستیک یک بیماری ریوی کشنده است که بر اثر جهشهای ژنی بروز میکند و در ساکنان اروپای شمالی شایعتر است.
جایاراج راجاگوپال متخصص هندی در بیمارستان عمومی ماساچوست و دستیاران وی، گامی مهم در جهت تولید داروی جدیدی برداشتهاند که میتواند این بیماری را کنترل کند.
به گزارش مجله تخصصی نیچر مدیسین، این متخصصان میگویند با استفاده از سلول های پوستی بیماران مبتلا به فیبروز کیستیک مقدار نامحدودی از بافت ریوی اپی تلیوم را در آزمایشگاه تولید کردهاند که دارای جهش ژنی دلتا – 58 است و امکان بررسی دقیق روی عامل بروز بیماری را فراهم میسازد.
وجود این بافت انبوه به پزشکان امکان می دهد به زودی داروی مناسبی برای کنترل این بیماری تولید کنند.
این اختلال روی بسیاری از اعضای بدن به ویژه اعضایی که مایع مخاطی ترشح میکنند، تاثیر میگذارد.